Patientinnen und Patienten mit Neurodermitis, bei denen die lokale Behandlung mit Cremes und Salben nicht ausreicht, blieb lange Zeit nur die Therapie mit klassischen Immunsuppressiva. Diese Medikamente, zu denen beispielsweise Cyclosporin oder Azathioprin gehören, unterdrücken das Immunsystem unspezifisch und können starke Nebenwirkungen haben.
In den letzten Jahren wurden neue Therapiemöglichkeiten entwickelt, die zielgerichtet in das Erkrankungsgeschehen eingreifen und die Symptome deutlich verbessern können. Bei Schuppenflechte werden diese Medikamente, sogenannte Biologika, schon seit einiger Zeit erfolgreich zur Behandlung eingesetzt. Für Patientinnen und Patienten mit mittelschwerer und schwerer Neurodermitis steht seit 2017 das Biologikum Dupilumab zur Verfügung. Seit Juni 2021 ist ein weiteres Medikament dieser Gruppe in der EU zugelassen. Tralokinumab ist wie Dupilumab ein sogenannter monoklonaler Antikörper, der gezielt entzündungsfördernde Signalwege im Körper blockiert und so die Beschwerden der Neurodermitis bessert.
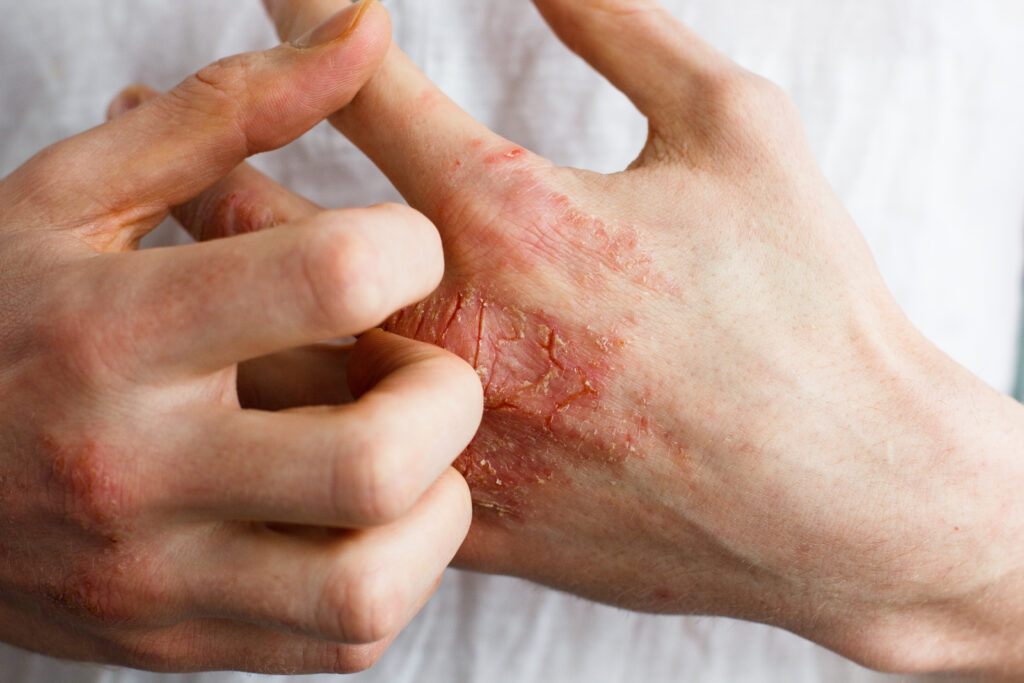
Linderung der Symptome durch gezielte Hemmung von Entzündungsprozessen
Biologika stellen ein relativ neues Behandlungskonzept dar. Es handelt sich dabei um gentechnisch hergestellte Arzneimittel, die körpereigenen Substanzen und Botenstoffen des Immunsystems ähneln. Dadurch können sie auf gezielte Weise in Prozesse des Immunsystems eingreifen und entzündungsauslösende Signalkaskaden hemmen. Viele dieser Biologika sind gegen bestimmte Entzündungsbotenstoffe oder deren Andockstellen im Organismus gerichtet.
Bei Neurodermitis liegt eine Fehlregulation der Immunantwort vor und das Immunsystem reagiert überempfindlich auf normalerweise harmlose Reize. Dabei kommt es zur Ausschüttung bestimmter Botenstoffe, die Entzündungsreaktionen fördern. Einer dieser Botenstoffe ist Interleukin-13. Interleukin-13 kommt in der Haut von Patientinnen und Patienten mit Neurodermitis im Vergleich zu hautgesunden Menschen vermehrt vor und ist maßgeblich am Entzündungsgeschehen beteiligt. Tralokinumab verhindert, dass sich Interleukin-13 mit spezifischen Andockstellen verbinden und seine entzündungsfördernde Wirkung entfalten kann.
Klinische Studien bestätigen die Wirksamkeit
Die Zulassung von Tralokinumab beruht auf den Daten aus drei randomisierten, placebokontrollierten, doppelblinden klinischen Studien, in denen die Sicherheit und Wirksamkeit von Tralokinumab allein und in Kombination mit lokalen Corticosteroiden untersucht wurde. In zwei Studien mit etwa 800 Patientinnen und Patienten wurde die alleinige Behandlung mit Tralokinumab über einen Zeitraum von 52 Wochen bewertet. In einer weiteren Studie mit etwa 400 Teilnehmerinnen und Teilnehmern wurde eine Kombinationsbehandlung mit Tralokinumab und lokal angewendeten Corticosteroiden untersucht.
Die Probandinnen und Probanden der Studien litten unter mittelschwerer bis schwerer Neurodermitis und erhielten alle zwei Wochen eine Spritze mit Tralokinumab oder mit einem Placebo unter die Haut. Nach 16 Wochen zeigte sich bei der Mehrzahl der Patientinnen und Patienten eine signifikante Verbesserung sowohl der Hautentzündungen als auch des Schweregrads der Neurodermitis. Tralokinumab konnte zudem den Juckreiz erfolgreich reduzieren und die gesundheitsbezogene Lebensqualität der Betroffenen deutlich verbessern.
Sowohl die alleinige Behandlung mit Tralokinumab als auch die Kombination von Tralokinumab mit äußerlich auf der Haut angewendeten Corticosteroiden zeigte sich der Placebo-Behandlung überlegen. Zudem verringerte sich gegenüber der Gruppe, die das Placebo erhalten hatte, der Bedarf an lokal angewendeten Cortisonpräparaten. Die Nebenwirkungsrate bei der Behandlung mit Tralokinumab war vergleichbar mit der Gruppe, die das Placebo erhalten hatte. Häufige Nebenwirkungen waren Infektionen der oberen Atemwege, Konjunktivitis und Reaktionen an der Einstichstelle.

Zulassung von Tralokinumab für Erwachsene mit mittelschwerer bis schwerer Neurodermitis
Tralokinumab ist für Erwachsene mit mittelschwerer bis schwerer Neurodermitis zugelassen, die für eine systemische (d.h. innerlich wirkende) Therapie in Frage kommen. Das Medikament wird alle zwei Wochen unter die Haut gespritzt und kann nach entsprechender Anleitung durch geschultes Fachpersonal auch von Patientinnen und Patienten selbstständig zu Hause angewendet werden.
Für Kinder und Jugendliche ist Tralokinumab aktuell ab 12 Jahren zugelassen. Dupilumab, ein weiteres für die Behandlung von Neurodermitis zugelassenes Biologikum, hemmt ähnlich wie Tralokinumab die Wirkung zweier spezifischer Entzündungsbotenstoffe im Immunsystem. Dupilumab ist seit 2023 bereits bei Kindern im Alter von 6 Monaten zugelassen und wird ebenfalls im Abstand von zwei Wochen unter die Haut gespritzt.
Weitere zielgerichtete Behandlungsoptionen werden erforscht
Neurodermitis steht seit einigen Jahren vermehrt im Fokus zahlreicher klinischer Studien mit neuen innovativen Medikamenten. Nachdem für die Behandlung von mittelschwerer bis schwerer Neurodermitis lange Zeit lediglich unspezifische das Immunsystem hemmende Medikamente zur Verfügung standen, konzentriert sich die Forschung nun zunehmend auf neue Möglichkeiten für eine zielgerichtetere Therapie.
Tralokinumab wird unter die Haut gespritzt. Für Patientinnen und Patienten, für die das nicht infrage kommt, gibt es mit sogenannten Januskinase-Inhibitoren seit kurzem eine weitere neue Therapiemöglichkeit. Januskinase-Inhibitoren sind Substanzen, die die Weiterleitung bestimmter Signale in der Zelle hemmen und so verhindern, dass die Entzündungsreaktion entstehen kann. Diese Medikamente können in Tablettenform eingenommen werden und kommen schon seit einiger Zeit erfolgreich in der Behandlung von rheumatologischen Erkrankungen zum Einsatz.
Wie jedes Medikament können auch die neuen Therapien unerwünschte Nebenwirkungen haben, und Nutzen und Risiko einer Behandlung müssen gewissenhaft abgewägt werden. Ob eine Behandlung mit Tralokinumab infrage kommt, ist abhängig vom individuellen Schweregrad der Erkrankung und erfolgt nur nach Empfehlung des Arztes oder der Ärztin.
Quellen:
- https://pubmed.ncbi.nlm.nih.gov/33000503/ (external)
- https://pubmed.ncbi.nlm.nih.gov/33000465/ (external)

